Définition
Le diabète est une pathologie qui se caractérise par un excès de sucre dans le sang (hyperglycémie). Il est une des cinq principales causes de cécité en Europe.
Il existe principalement deux types de diabète : le diabète de type 1 (6 %) touchant habituellement les personnes jeunes et le diabète de type 2 (92 %) apparaissant généralement chez des patients de plus de 40 ans.
Les hyperglycémies répétées et prolongées entrainent à long terme une altération des nerfs et des vaisseaux du corps entier pouvant être à l’origine d’atteintes oculaires graves, d’infarctus cardiaque, d’insuffisance rénale, d’amputations de membres, d’AVC… Lorsqu’un patient présente un surpoids, une hypertension artérielle, une augmentation du cholestérol et un tabagisme chronique les risques de développer ces complications se multiplient.
Les deux principales atteintes oculaires du diabète, consécutives à l’atteinte des vaisseaux sanguins nourriciers de la rétine, sont :
- la rétinopathie diabétique
- la maculopathie diabétique.
Ces atteintes sont le plus souvent imbriquées et leur prise en charge concomitante.
Rétinopathie diabétique
Causes
Le diabète entraine des altérations des capillaires rétiniens. Ces derniers sont à l’origine d’occlusions et d’un manque d’oxygénation de la rétine (ischémie).
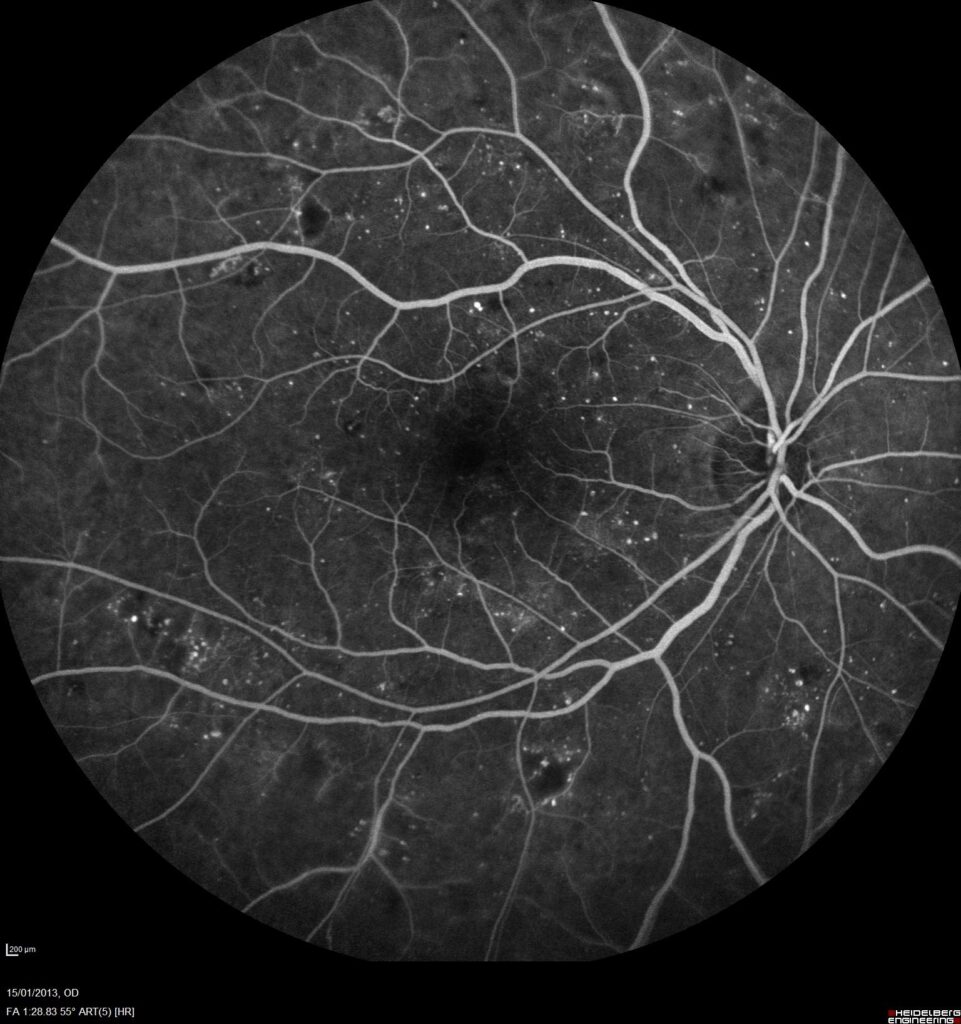
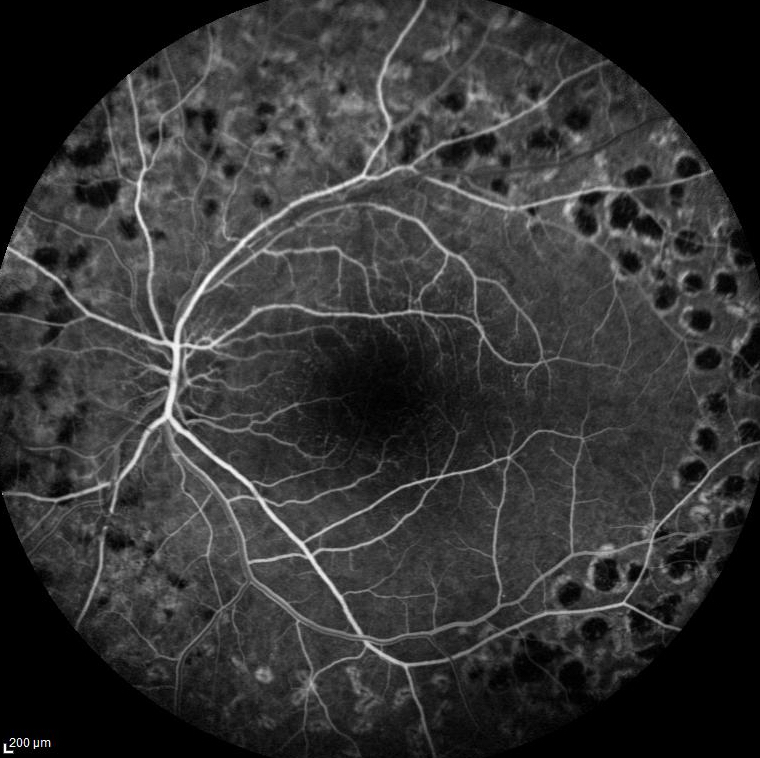
Dépistage & diagnostic
Le patient diabétique doit bénéficier d’un dépistage annuel chez son ophtalmologiste par examen du fond d’œil et rétino-photographie. En fonction des résultats des examens précédents, une angiographie rétinienne pourra être pratiquée si besoin.
Symptômes
La rétinopathie diabétique n’entraine que très peu de symptômes avant d’atteindre un stade gravissime. Seul le dépistage annuel chez votre ophtalmologiste permet de dépister cette complication et de la prendre en charge.
Si la rétinopathie n’est pas contrôlée ou traitée, la souffrance rétinienne induite par manque d’oxygénation chronique (ischémie) va être à l’origine de la formation de néovaisseaux anormaux et anarchiques à la surface de la rétine puis dans l’œil entier.
Ces néovaisseaux anormaux pourront à leur tour être à l’origine de graves complications : hémorragie intra-vitréenne, décollement de rétine, glaucome néo-vasculaire, perte partielle ou totale de la vision ou perte de l’œil lui-même.
Quels traitements ?
Le traitement de la rétinopathie est fonction de son stade.
La base du traitement est la prévention. Il faudra équilibrer le diabète afin d’obtenir une hémoglobine glyquée inférieure à 7 % (voire moins en fonction de votre pathologie et des indications de votre médecin traitant ou diabétologue). Ceci devra être associé à un équilibre de la tension artérielle, un équilibre du bilan lipidique, un contrôle du poids et un arrêt du tabagisme.
Si la rétine présente des zones de manque d’oxygène étendues ou une prolifération de néovaisseaux anormaux, un traitement par photo-coagulation rétinienne au laser argon sera proposé. Celui-ci permettra de détruire les zones de rétines périphériques ischémiques souffrantes. Ceci stoppera la sécrétion de facteurs favorisant la prolifération de vaisseaux anarchiques et permettra d’éviter la survenue des complications citées plus haut.
Maculopathie diabétique
Causes
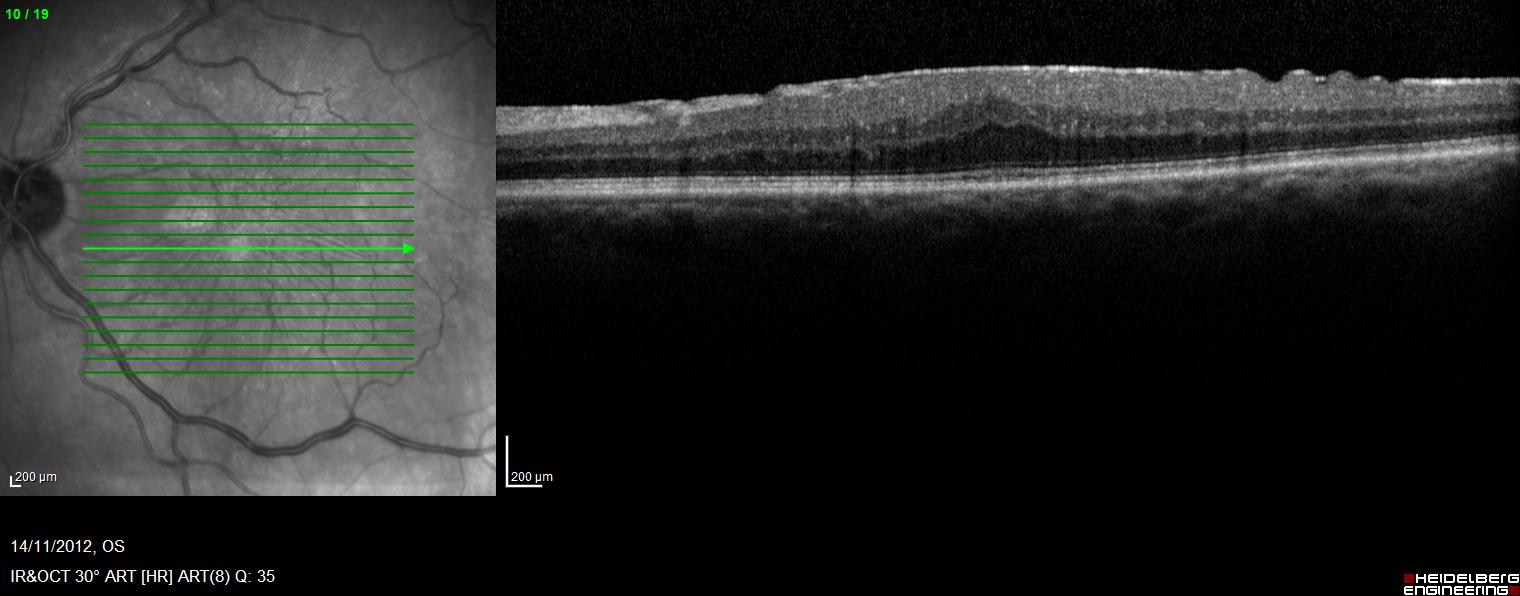
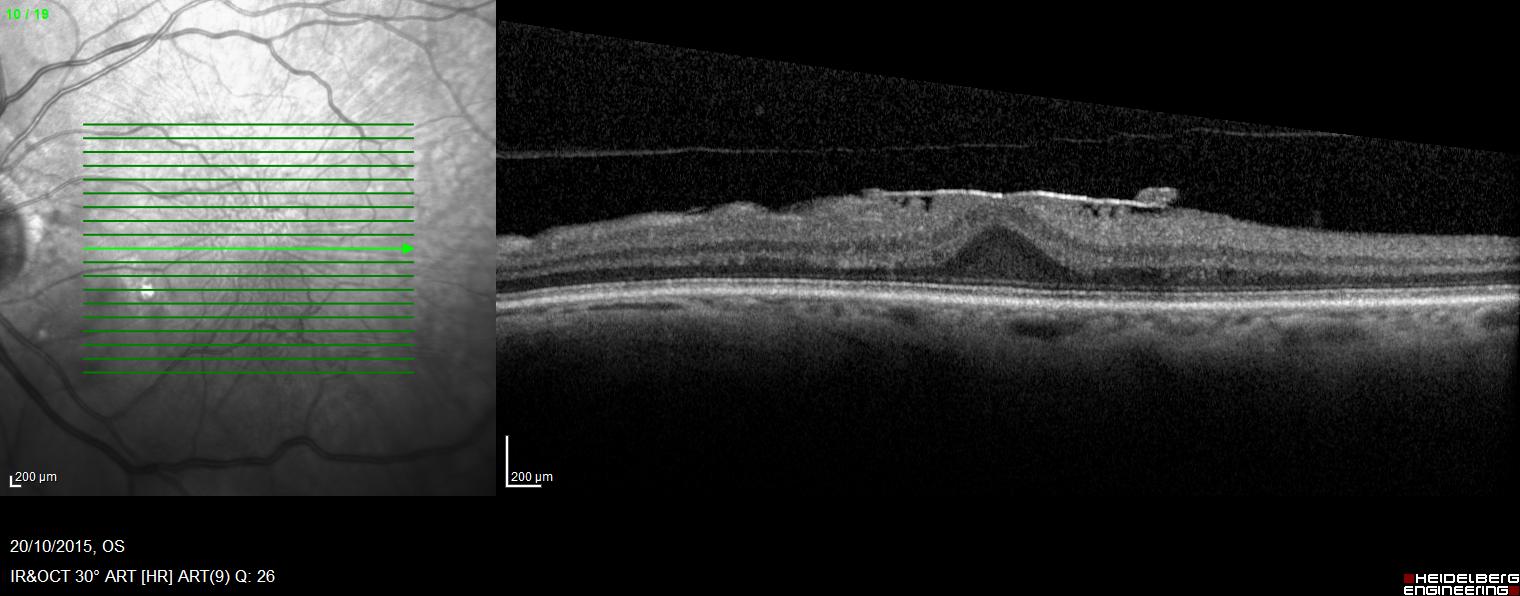
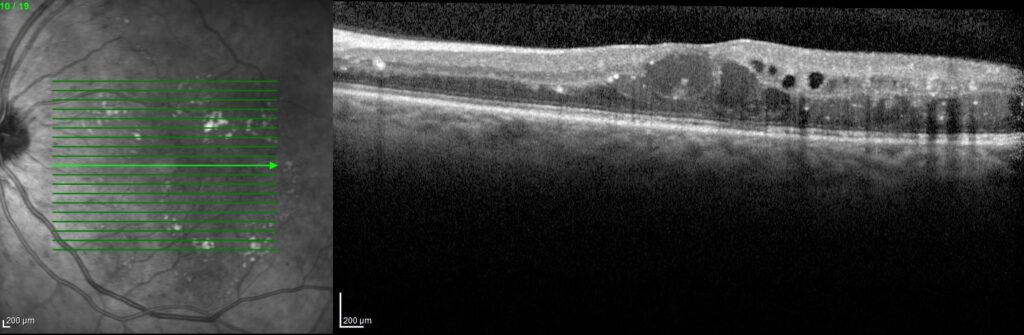
Le diabète entraine des altérations des capillaires rétiniens. Ceux-ci vont être le siège entre autres d’une hyper-perméabilité à l’origine d’un œdème au sein de la macula.
Dépistage & diagnostic
Le diagnostic d’œdème maculaire diabétique passe par un examen du fond d’œil et la réalisation d’un OCT rétinien.

Symptômes
L’œdème maculaire peut être l’origine :
- d’un scotome central
- d’une déformation de l’image
- d’une baisse de la vision centrale
Quels traitements ?
Le traitement de l’œdème maculaire diabétique est difficile.
Comme la rétinopathie diabétique, la base du traitement est la prévention. Il faudra équilibrer le diabète afin d’obtenir une hémoglobine glyquée inférieure à 7 % (voire moins en fonction de votre pathologie et des indications de votre médecin traitant ou diabétologue). Ceci devra être associé à un équilibre de la tension artérielle,
un équilibre du bilan lipidique, un contrôle du poids et un arrêt du tabagisme.
En cas d’œdème récalcitrant, le traitement passe aujourd’hui par l’utilisation d’injections intra-vitréennes (IVT). Ces traitements ont pour but de faire régresser l’œdème maculaire et d’améliorer votre vision. Ils pourront vous être proposés notamment en fonction de votre acuité visuelle et de votre âge.
Deux classes thérapeutiques peuvent aujourd’hui être utilisés dans cette indication : les anti-VEGF et les corticoïdes. Le choix sera fait par votre ophtalmologiste en fonction de nombreux paramètres concernant votre cas.