Définition
La DMLA est une maladie dégénérative de la macula débutant après l’âge de 50 ans. Cette maladie s’apparente à un vieillissement accéléré de la rétine centrale entrainant une perte progressive de la vision centrale.
En France, il s’agit de la première cause de malvoyance.
Il existe deux grands types de DMLA, pouvant se combiner :

- La forme « sèche » ou atrophique, la plus fréquente : il s’agit d’une destruction et d’un amincissement (atrophie) progressive des cellules rétiniennes maculaires. Elle évolue lentement mais inéluctablement vers la perte de la vision centrale.
- La forme « humide » ou exsudative : du fait de la sécrétion par la rétine de certaines molécules (VEGF, …), des néovaisseaux peuvent apparaître sous la rétine et entrainer un œdème ou une hémorragie rétinienne. Son évolution peut être très rapide et conduire à la perte de la vision centrale en quelques semaines.
Quels symptômes ?
Les premiers signes de la maladie sont habituellement discrets et peuvent être négligés. Il peut s’agir :
- D’une discrète baisse de la vision
- D’une diminution de la sensibilité aux contrastes
Avec l’évolution de la maladie, peuvent être observés :
- Une baisse d’acuité visuelle centrale importante
- Des déformations des lignes droites (métamorphopsies)
- L’apparition d’une tache sombre centrale (scotome)
Ces signes, surtout si d’apparition brutale, doivent faire consulter votre ophtalmologiste en urgence.
L ‘évolution de la pathologie peut amener à une perte de la vision centrale complète. Les patients ne deviennent cependant jamais aveugles car une vision périphérique reste conservée permettant un déplacement dans l’espace.
Causes
L’âge représente le facteur de risque essentiel. Avec le vieillissement, les déchets du fonctionnement cellulaire peuvent chez certaines personnes être moins bien dégradés et s’accumuler au niveau de la macula (formant des drusens). Cette accumulation de déchets est un phénomène normal lorsqu’elle est modérée, on parle alors de maculopathie liée à l’âge (MLA). Chez certains patients, ces déchets s’accumulent en quantité importante et altèrent le fonctionnement des cellules rétiniennes.
Le deuxième facteur de risque majeur est le tabac (risque multiplié par 2,5 pour plus de 20 cigarettes par jour).
D’autres facteurs de risques de développer la maladie sont retrouvés, tels que : un antécédent familial de DMLA, l’exposition aux UV, …
Dépistage & diagnostic
La DMLA est une maladie chronique et évolutive, un dépistage et un diagnostic précoce permettent une prise en charge rapide. De plus, la maladie présentant une évolution le plus souvent asymétrique sur les deux yeux, la DMLA est parfois découverte à un stade tardif en raison de la compensation de la vision par l’autre œil.
La maladie peut débuter après 50 ans, mais le diagnostic est le plus souvent posé vers 65 ans. A partir de 50 ans, et d’autant plus en cas d’antécédent familial de DMLA, un dépistage régulier chez votre ophtalmologiste permettra une prise en charge adaptée.
Les examens pratiqués seront en autres :
- un examen du fond d’œil
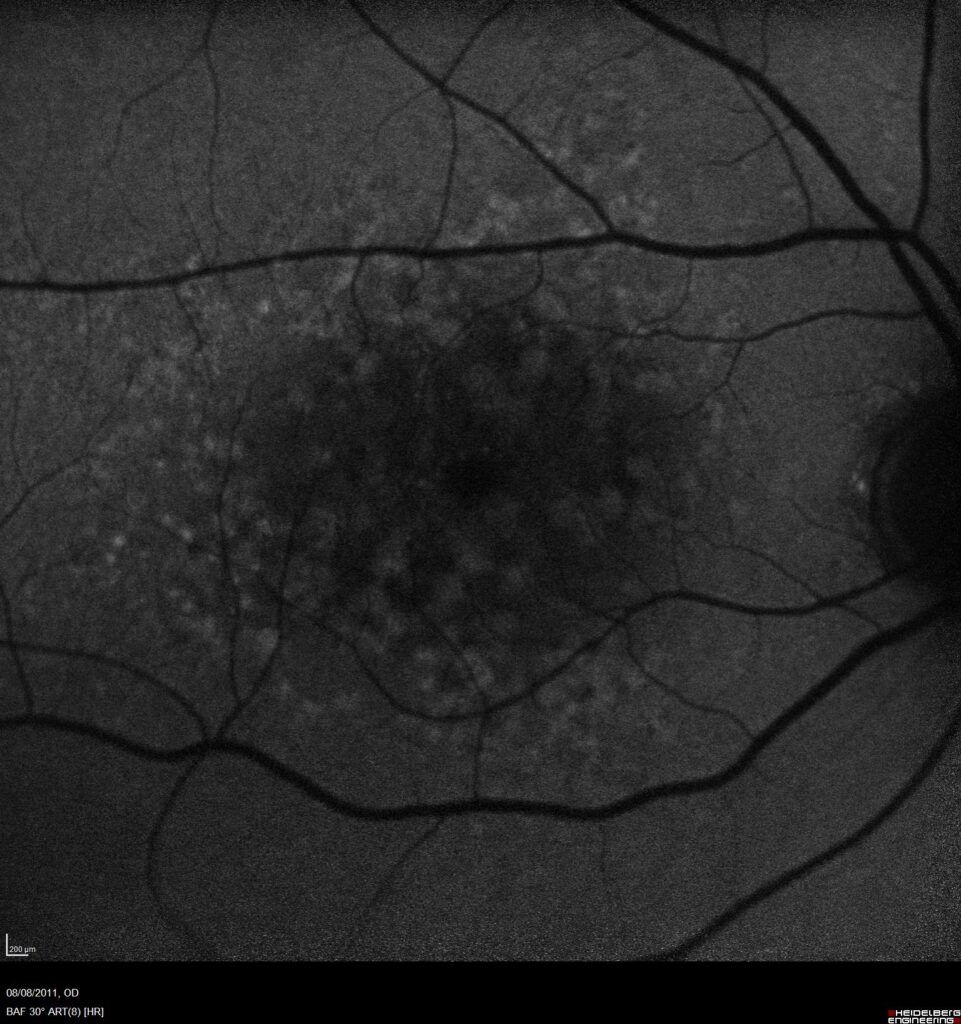
- une rétino-photographie, permettant un suivi des lésions dans le temps
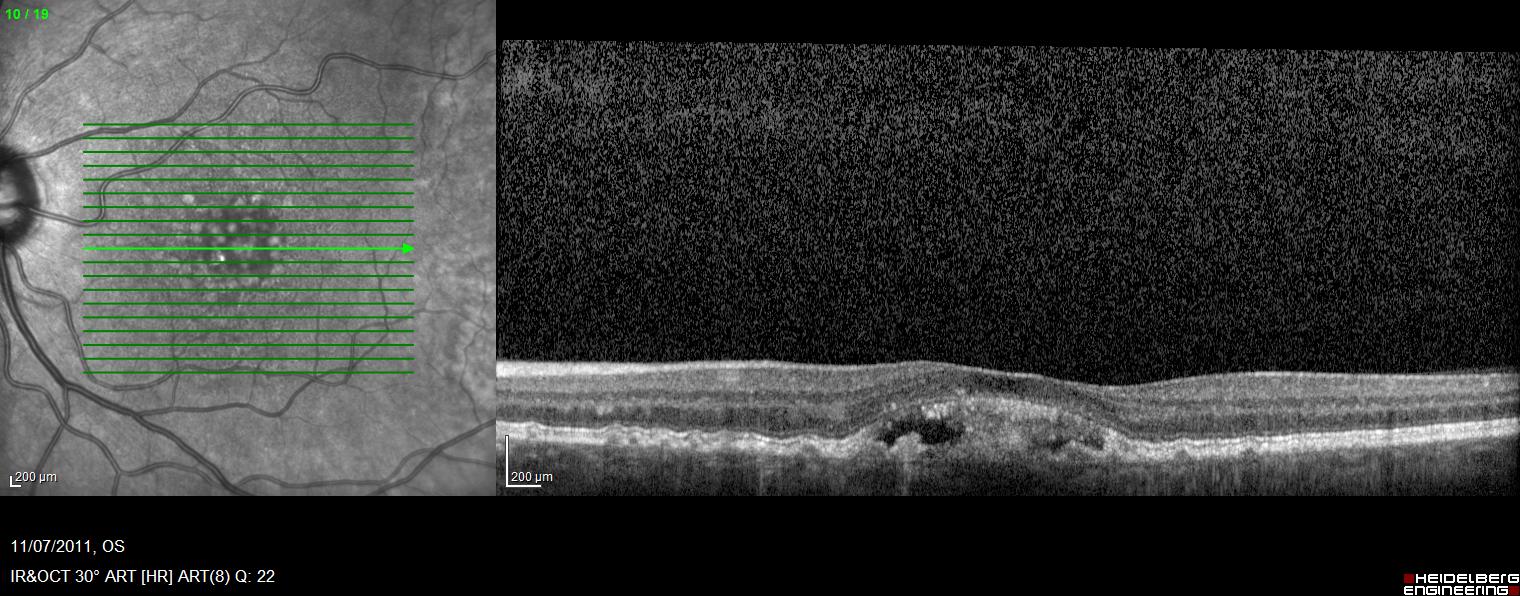
- un OCT maculaire, permettant de caractériser les lésions
Une angiographie sera réalisée en cas de forme exsudative.
De plus, il est important que le patient pratique une auto-surveillance des signes évocateurs à l’aide d’une grille d’Amsler dans les formes débutantes.